Нефропатия – это дисфункция почек, при которой поражается паренхима (ткань) почек и клубочковый аппарат, отвечающий за фильтрацию и очищение крови. В результате поражений структур органа его функции снижаются, нарушается нормальная работа, что провоцирует проблемы с образованием и выведением мочи и дальнейшим серьезным осложнениям, иногда к смертельному исходу.
Нефропатия возникает в любом возрасте. Зачастую причиной патологии становятся заболевания связанные с нарушенным обменом веществ (напр. сахарный диабет или подагра), хотя этиология данной дисфункции разнообразна.

Опасность нефропатии кроется в ее тихом прогрессировании на раннем этапе, поэтому человек не сразу заподозрит развитие серьезного заболевания. Характерным ее проявлением на поздних стадиях является сильная жажда, вялость и усталость.
Содержание
- Причины и факторы риска
- Патогенез нефропатии
- Классификация
- Диабетическая нефропатия
- Подагрическая нефропатия
- Iga-нефропатия
- Нефропатия беременных
- Токсическая нефропатия
- Дисметаболическая нефропатия
- Миеломная нефропатия
- Ишемическая нефропатия
- Редкие виды нефропатии
- Нефропатия по МКБ 10
- Симптомы нефропатии
- Диагностика
- Лабораторная диагностика
- Инструментальная диагностика
- Лечение часто встречаемых видов нефропатии
- Принципы лечения диабетической нефропатии
- Лечение токсической нефропатии
- Как лечится Iga-нефропатия
- Как лечить подагрическую нефропатию
- Как лечится нефропатия у беременных
- Осложнения
- Прогноз
- Профилактика
- Видео
Причины и факторы риска
Страдающих данной патологией интересует, что такое нефропатия и откуда она берется. Как правило, дисфункция почек появляется вследствие уже имеющихся болезней или влияния вредных привычек на организм. Причины нефропатии бывают эндогенными (происходят внутри организма) и экзогенными (внешнего происхождения).
Эндогенные причины нефропатии:
- Сахарный диабет (в следствие заболевания микроскопические кристаллы глюкозы, в большом количестве содержащиеся в крови, засоряют сосуды, тем самым снижая кровоснабжение почек и вызывая нефропатию);
- Доброкачественные и злокачественные опухоли почек и внепочечные новообразования;
- Беременность (в связи с истощением организма или неправильным питанием);
- Болезни мочевыделительной системы (опухоли, нефроз (дистрофическое поражение почечных канальцев и тканей органа, перерастающее в нефропатию), пиелонефрит (инфекционное воспаление)).
- Аномалии почек из-за мутации гена.
Экзогенные причины нефропатии:
- Прием лекарств (преимущественно анальгетики, нестероидные противовоспалительные препараты, антибиотики);
- Курение;
- Облучение радиацией почек или всего тела;
- Отравление тяжелыми металлами, химикатами, ядом;
- Алкогольное отравление.
Пациенты с нефропатией более подвержены инфекционным заболеваниям почек.
Не стоит забывать о факторах риска. Нефропатия грозит если:
- Нарушен метаболизм;
- Человек заядлый курильщик;
- Имеется лишний вес.
Патогенез нефропатии
В почках находятся нефроны (функциональные единицы органа), отвечающие за очищение крови от шлаков. Внутри нефрона находится клубочек, через который происходит фильтрация крови. Сбой в работе органа происходит по причине вышеуказанных заболеваний, употребления медикаментов и патологических процессов в организме, так возникает нефропатия.
Неблагоприятные факторы, такие как гипотензия (пониженное артериальное давление), кровопотери, ишемия (недостаток кровоснабжения) почек, гиповолемия (снижение объема крови) или обезвоживание могут ослабить фильтрацию плазмы крови. Угнетение фильтрационной способности повлечет за собой интоксикацию организма, так как при слабой фильтрации продукты распада не выводятся органом, а вредные вещества остаются, загрязняя организм. В первую очередь от токсического отравления страдают почки. В итоге начинается поражение паренхимы (ткани) органа и клубочкового аппарата. Такое нарушение в работе почек называется нефропатией. Заболевание поражает один или сразу два органа.
Нефропатия приводит к почечной недостаточности (нарушение всех функций почек). Когда отказывают почки, кровь не очищается и происходит опасная интоксикация.
Нефропатия проявляется присутствием большого количества белка в моче (протеинурия).
Усиленные фильтрационные процессы, вызванные гипертонией (повышенное артериальное давление) также способны вывести почки из строя.
Классификация
В медицине выделяется несколько видов нефропатии. Чаще всего диагностируются заболевания почек, связанные с нарушенным обменом веществ (диабетическая и подагрическая нефропатии). Остальные виды встречаются немного реже.
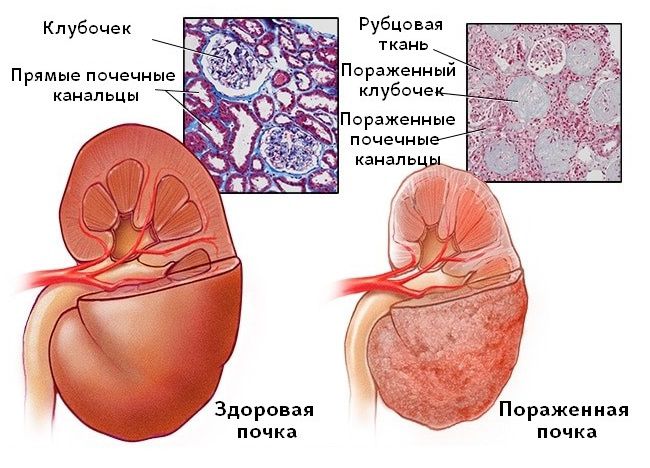
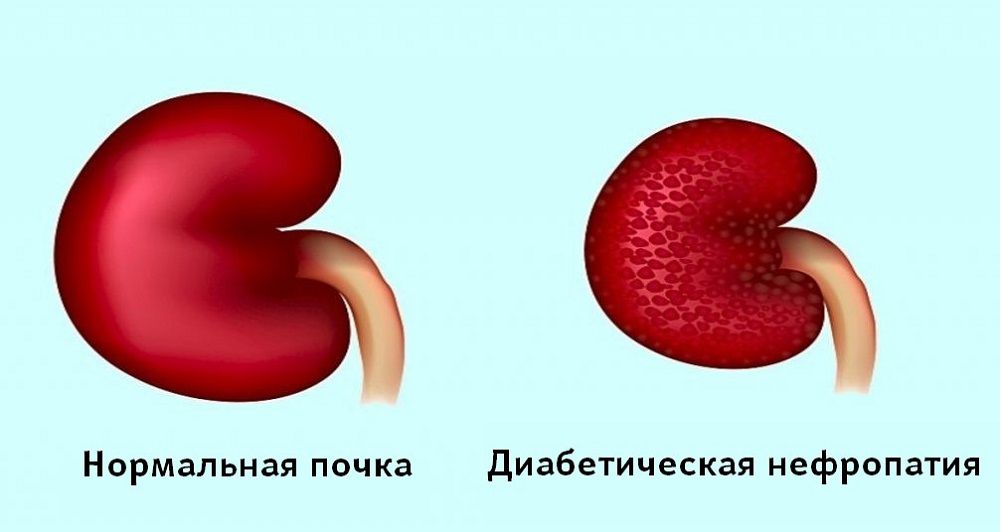
Диабетическая нефропатия
Данный вид нефропатии развивается на фоне сахарного диабета и характеризуется нарушением работы обеих почек. Существует 5 стадий нефропатии диабетического генеза:
-
Асимптоматическая. Наблюдается отсутствие симптомов, их выявление возможно лишь при сдаче анализов.
-
Начальные структурные изменения. Повышается циркуляция крови в почках и усиливается клубочковая фильтрация. Больной ощущает болезненность в пояснице.
-
Пренефротическая. Отмечается незначительное повышение артериального давления, выраженная протеинурия (большое количество белка в урине) отсутствует, хотя концентрация микроальбумина в моче увеличивается до 300 мг за день, в то время как норма – от 0 до 30 мг. На пренефротической стадии нормализуется циркуляция крови и фильтрация.
-
Нефротическая. Стадия характеризуется постоянно повышенным артериальным давлением, наличием белка в моче, сниженной фильтрационной способностью почек и сниженным кровообращением. Также прослеживается повышение СОЭ (скорость оседания эритроцитов) и холестерина. Начинается отечность конечностей и лица.
-
Уремическая. На данном этапе фильтрационная способность почек значительно снижается, что способствует накоплению мочевины и креатинина (образуется в мышцах и обычно выводится почками) в крови. Практически всегда уремическая стадия диабетической нефропатии переходит в почечную недостаточность. На последней стадии отмечается гипертонический криз и сильная отечность.
Подагрическая нефропатия
Такая нефропатия встречается у 40%-70% больных подагрой. При нефропатии подагрического типа мочевая кислота быстрее вырабатывается, чем выводится. В результате чего вещество накапливается в крови и образует утраты (соли мочевой кислоты) в почках. О высокой концентрации мочевой кислоты свидетельствует бурый цвет урины. У пациентов отмечается расстройство мочеиспускания, уменьшение диуреза (объем мочи), почечные колики, напряжение брюшных мышц и боль в поясничной области. Стремительное прогрессирование подагрической нефропатии ведет к деформации ткани органа.
Iga-нефропатия
Нефропатия этого типа также имеет название болезнь Берже и является инфекционно-аутоиммунным поражением клубочкового аппарата. При Iga-нефропатии клетки соединительной ткани почки разрастаются между капиллярами почечных клубочков. Заболевание прогрессирует в течение нескольких дней после острой болезни верхних дыхательных путей. Для болезни Берже характерна гипертермия (повышение температуры тела), гипертензия, поясничные боли, расстройство мочеиспускания. При данном типе нефропатии в моче обнаруживается кровь и большое количество белка. Возможны рецидивы и перерастание патологии в почечную недостаточность.
Нефропатия беременных
Нефропатия при беременности – это опасный вид токсикоза. Почему появляется нефропатия во время беременности неизвестно, но в группу риска попадают курящие и употребляющие спиртное в огромных количествах женщины. Зачастую недуг обнаруживают во второй половине беременности, и если не начать терапию случится выкидыш. Беременных с нефропатией помещают под стационарное наблюдение, чтобы постоянно отслеживать состояние. Для беременных заболевание также опасно преэклампсией – осложнением, несущим угрозу жизни ребенку и матери. Преэклампсия проявляется отечностью, судорогами, повышением давления и потерей белка вместе с мочой. Почечная патология у беременных не такая редкость, в последнее время случаи заболевания участились.
Токсическая нефропатия
Токсическая нефропатия возникает при отравлении тяжелыми металлами и ядовитыми веществами, отражается на почках и проявляется:
- Примесями крови в моче (гематурия);
- Отеками вокруг глаз;
- Воспалением слизистой глаз;
- Сильной рвотой;
- Нарушением работы ЖКТ;
- Головной болью;
- Анурией (полное или частичное прекращение поступления мочи в мочевой пузырь);
- Олигурией (уменьшение выделяемой почками урины);
- Полной потерей сознания.
При токсической нефропатии необходима экстренная госпитализация и лечение, иначе пациенту грозит отек легких, замедление сердечного ритма, острая почечная недостаточность и привязка к аппарату искусственной почки или летальный исход.
Дисметаболическая нефропатия
Чаще всего этим видом нефропатии страдают дети. Дисметаболическая нефропатия развивается на фоне нарушенного обмена веществ с наличием кристаллурии (излишек солей, оседающих в мочевыделительной системе подобно песку). В зависимости от оседающего вида вещества нефропатия бывает:
- Оксалатная нефропатия;
- Оксалатно-кальциевая нефропатия;
- Цистиновая нефропатия;
- Уратная нефропатия;
- Смешанная (оксалатно/фосфатно-уратная) нефропатия.
У детей нефропатия проявляется кожным зудом, отеками, помутнением мочи, аллергией, поясничными болями, энурезом (недержание мочи), гипотонией (пониженное давление), резью при мочеиспускании.
Миеломная нефропатия
У пациентов с миеломной нефропатией происходит постепенное возникновение почечной недостаточности и сморщивания органов на фоне миеломы (опухоль, угнетающая процессы кроветворения и вырабатывающая белки для уничтожения органов и костей). При таком состоянии возможен некронефроз (отмирание тканей почечных канальцев).
Ишемическая нефропатия
Такой вид нефропатии обусловлен снижением кровоснабжения органа. Ишемическая болезнь почек распространена среди людей пожилого возраста. В группе риска также находятся лица, страдающие ожирением, атеросклерозом и диабетом. Довольно частой причиной ишемической нефропатии становится закупорка сосуда атеросклеротической бляшкой (отложение на стенках сосудов), в результате чего ткани не подпитываются достаточным количеством крови с кислородом и отмирают. На первых этапах заболевания нефропатия не подает никаких признаков, но со временем человек становится быстро утомляемым, раздражительным и склонным к суицидальным мыслям. Также отмечаются отеки, кожные высыпания, запах аммиака из полости рта, слабость. Так как сниженное кровоснабжение приводит к дисфункции одного органа, страдают и другие, например ЖКТ. При ишемической нефропатии возможна диарея, слабый аппетит и тошнота.
Редкие виды нефропатии
Нижеописанные разновидности нефропатии у пациентов диагностируют реже.
Рефлюкс-нефропатия – происходит из-за пузырно-мочеточникового рефлюкса (когда содержимое мочевого пузыря идет обратно в мочеточник). Особенностью рефлюкс-нефропатии является грубое рубцевание на тканях почек. В 40% случаев диагностируется у маленьких детей.
Паранеопластическая нефропатия – это поражение клубочкового аппарата вследствие злокачественного или доброкачественного опухолевого процесса в организме. Среди симптомов отмечается пенистость мочи, отеки, боль и тяжесть в пояснице, лихорадка, снижение веса, сухость во рту, артралгия (суставные боли).
Наследственная нефропатия – появляется в результате мутации гена и предрасположенностью к заболеваниям почек.
Семейная нефропатия – это поражение почек наблюдается одновременно у нескольких членов семьи. Семейная нефропатия не аналогична наследственной.
Алкогольная нефропатия – возникает из-за алкогольной интоксикации (этанол поражает печень, ЖКТ, поджелудочную железу, почки). В латентной форме алкогольная нефропатия протекает бессимптомно и бывает незаметной на протяжении многих лет.
Длительное течение нефропатии проявляется:
- Гинекомастией у мужчин (увеличение грудных желез);
- Болями в правом подреберье;
- Повышением артериального давления;
- Желтухой;
- Эритемой ладоней (покраснение, особенно возле оснований мизинцев и больших пальцев).
Мембранозная нефропатия – имеет не воспалительный характер. Особенностью мембранозной нефропатии является утолщение капилляров клубочков, что провоцирует нарушение кровообращения и фильтрацию крови. Для такой разновидности недуга характерно:
- Увеличение массы тела;
- Снижение аппетита;
- Бессонница;
- Пенистая моча;
- Отечность лодыжек.
Дальнейшее развитие нефропатии грозит тромбозом и повышением уровня холестерина.
Лекарственная нефропатия – возникает по причине употребления медикаментов, а именно:
- Антибиотики (цефалоспорины, фторхинолоны);
- Нестероидные противовоспалительные препараты/средства (НПВП/НПВС);
- Вакцина против кори;
- Стафилоккоковая вакцина;
- Диуретики (мочегонные);
- Гипотензивные препараты (понижающие давление).
Гипертензивная нефропатия – появляется на фоне гипертонической болезни (повышенное артериальное давление). Ее основными симптомами является головная боль, частые походы по малой нужде ночью, сухость слизистых, поясничные боли, аммиачный запах изо рта.
Эндемическая нефропатия – поражение почек неопределенного происхождения. Эндемической нефропатией страдают люди, проживающие в эндемичных регионах Балканского полуострова (преимущественно в сельской местности Хорватии, Румынии и Болгарии). Расстройство проявляется медным оттенком ладоней, болью в поясничной области, бледностью кожи, увеличением мочеотделения и артериальной гипертензией.
Калийпеническая – нефропатия, при которой разрушаются клетки канальцев почек из-за потери калия в кровяном русле (гипокалиемия). В итоге моча ощелачивается. К симптомам относится полидипсия (сильная жажда), гипертония, протеинурия, повышенное мочеобразование (полиурия).
Контраст индуцированная нефропатия – используемые контрастные вещества при аппаратном обследовании (КТ, МРТ) в редких случаях также могут навредить почкам. Реакция возникает на 1-3-й день после введения контрастного вещества в организм. После нарушения отмечается сонливость, потеря аппетита, опухание лица, уменьшение количества мочи (олигурия).
Нефропатия, не зависимо от вида требует диагностики и лечения, в противном солучае больному грозят осложнения.
Нефропатия по МКБ 10
В соответствии с международжным классификатором болезней 10-го пересмотра (МКБ 10), нефропатия имеет коды:
- N28.9
- N07
Симптомы нефропатии
Первое время проявления нефропатии отсутствуют. С прогрессивным ходом заболевание все больше дает о себе знать, сначала появляется:
- постоянная жажда;
- общая усталость, вялость;
- сильная головная боль;
- болезненность в области расположения почек.
На поздних стадиях симптомы нефропатии ярче выражены и дополняются:
- отечностью конечностей и лица;
- повышением артериального давления;
- появлением белка в моче.
В случае с инфекционной природой заболевания на фоне нефропатии симптомы немного разнятся. Например, при приобретенном пиелонефрите у больного наблюдается повышение температуры, озноб, сильное потоотделение, тошнота, недомогание, мышечные боли и прочее.

Диагностика
С тревожными симптомами, такими как постоянная жажда и хроническая утомляемость в первую очередь обращаются к терапевту. Он осуществляет первичный осмотр, выслушивает жалобы и направляет к врачу, специализирующемуся на заболеваниях почек, которые могли спровоцировать отмеченные состояния. В данной ситуации проблемой занимается нефролог или уролог, в крайних случаях хирург.
Чтобы врач точно поставил диагноз “нефропатия” и назначил адекватное лечение, пациент должен обследоваться. Для этого существует перечень процедур. Они помогают точно определить, что у пациента нефропатия и причину её возникновения.
Лабораторная диагностика
Первичная диагностика нефропатии включает в себя:
- общий анализ крови (для обнаружения воспалений);
- биохимический анализ крови;
- общий анализ мочи;
- биохимический анализ мочи;
- проба Зимницкого, проба Реберга (с помощью забора мочи определяется работа выделительной функции почек, всасываемость и выделение обратно некоторых веществ почечными канальцами).
Инструментальная диагностика
Аппаратное обследование проводится, чтобы узнать причину нефропатии и устранить его.
УЗИ почек – абсолютно безопасный и безболезненный метод исследования почек. Ультразвуковое исследование бывает 2-х типов: ультрасонография (выявляет камни, кисты и опухоли в тканях почки) и ультразвуковая допплерография или УЗДГ (оценивает состояние кровеносных сосудов почек).
КТ (компьютерная томография) почек – информативное сканирование поможет обнаружить опухоли, гематомы, камни в почках, тромбозы. КТ делает объемный подробный снимок почки и зафиксирует малейшую патологию, поэтому к методу прибегают в случае недостаточно информативного УЗИ. Преимущество компьютерной томографии в том, что в отличие от УЗИ или рентгена КТ способна отличить доброкачественную опухоль от злокачественной.
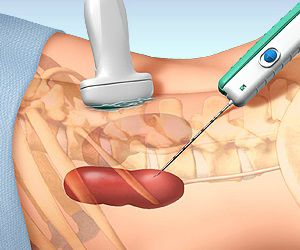
Биопсия почки
Биопсия почки – высокоточный малоинвазивный метод с забором биоматериала почки через введение иглы непосредственно в орган. Процедура уточняет диагноз и дает прогноз болезни. Биопсия осуществляется под контролем КТ, рентгена или УЗИ, это снижает вероятность травматизации почки.
Экскреторная урография – процедура с использованием рентгеноконтрастного вещества, которое вводится в организм и проходит через почки. Радиографический метод позволяет увидеть фильтрационные способности органа, активность выделительной системы и проходимость мочевыводящих путей.
Лечение часто встречаемых видов нефропатии
Лечение нефропатии назначается только после того как будет установлен вид болезни. Целью терапии является устранение основного заболевания, которое привело к поражению почек.
Перед тем как лечить нефропатию таблетками стоит посоветоваться с врачом.
Принципы лечения диабетической нефропатии
На первой стадии диабетической нефропатии можно обойтись без лекарств, достаточно будет поддерживать нормальный уровень сахара в крови. В лечении диабетической формы нефропатии используют такие препараты как, статины (снижающие холестерин) и фибраты (устраняющие «плохой холестерин»). Диабетикам, страдающим поражением почек, назначают такие препараты:
- статины (Розувастатин, Ловастатин);
- фибраты (Фенофибрат, Ципрофибрат);
- нефропротекторные препараты для уменьшения стремительного выведения белка из организма и улучшения работы почек (Сулодексид);
- восстанавливающие электролитно-водный баланс (Кальция глюконат, Натрия бикарбонат, активированный уголь, Повидон).
Для понижения артериального давления и защиты почек и сердца назначают ингибиторы АПФ.
Лечение токсической нефропатии
Нефропатия такого типа лечится детоксификацией. Прежде всего, необходимо вывести токсические вещества из организма в обход почек, для этого прибегают к таким методикам:
- плазмафарез (очистка крови с помощью отделения от нее плазмы);
- промывание желудка и кишечника;
- гемосорбция (очищение крови через фильтрующий аппарат);
- гемодиализ;
- гемофильтрация.
Иногда для лечения нефропатии назначается переливание крови. После промывания и очищения от токсинов врачи проводят противошоковую терапию, чтобы устранить уремическую кому, судорожный синдром, отек легких и гипертонический криз.
Помимо этого пациенту необходимо принимать такие препараты для лечения:
- сорбенты;
- мочегонные препараты;
- гормональные средства;
- антигистаминные препараты;
- глюкозу и витамин C;
- инсулин;
- восстанавливающие электролитный баланс и кислотно-щелочное равновесие (препараты кальция);
- быстрому выздоровлению поспособствует обильное щелочное питье.
Как лечится Iga-нефропатия
Основой лечения болезни Берже является диета, которая запрещает употребление продуктов с глютеном (выпечка, манка, пшеничная каша, овсянка, макароны, сладости).
Больному Iga-нефропатией можно употреблять гречневую и рисовую каши, а также кукурузную муку. Запрещено употреблять яйца, магазинные мясные продукты. Рекомендован рыбий жир. Кроме диеты пациент должен принимать лекарства:
- глюкокортикоиды для снятия воспаления и подавления иммунитета (Метилпреднизолон, Преднизон);
- ингибиторы АПФ (Каптоприл, Клонидин, Эналаприл);
- антибиотики (Эритромицин, Пенициллин);
- противоопухолевые цитостатики (Эндоскан, Клокеран).
Как лечить подагрическую нефропатию
Имеющиеся камни в почках при подагрической нефропатии удаляют. Принципы лечения данного типа нефропатии похожи на лечение острой почечной недостаточности. Больным в первую очередь необходимо обильное питье, а также двигательная активность.
Медикаментозное лечение нефропатии направлено на снятие воспаления и болей, а также на поддержание способности почек к растворению и выведению солей. Для лечения нефропатии назначаются такие медикаменты:
- нестероидные противовоспалительные препараты (Индометацин или Ибупрофен);
- глюкокортикостероиды (если имеется непереносимость НПВС);
- мочегонные средства на растительной основе (Цистенал, Ависан, Уролесан);
- корректирующие электролитный баланс (Магурлит и Блемарен);
- урикозурические препараты для торможения образования мочевых камней (Пробенецид, Бензбромарон).
- устраняющие подагру (Колхицин).
Нефропатия с присоединении инфекции не лечится тероидами, чтобы не усугубить состояние.
Также больной проходит физиотерапевтические процедуры:
- фототерапию (лечение светом);
- магнитотерапию (воздействие магнитного поля);
- санаторно-курортное оздоровление.
Как лечится нефропатия у беременных
Нефропатия при беременности требует постоянного контроля при лечении. Во время беременности женщина с патологией почек находится на стационаре. Для лечения нефоропатии ей назначаются:
- седативные препараты (настойка валерианы, Сибазон);
- антигистаминные средства, как дополнение к успокаивающим препаратам (Димедрол, Супрастин);
- сосудорасширяющие препараты (Апрессин);
- спазмолитики (Дибазол, Но-шпа);
- препараты на натуральной основе, выводящие лишнюю жидкость из организма и вредные вещества (Канефрон, Фитолизин);
- иммуностимуляторы, стимулирующие клетки, которые защитят ребенка и мать от токсического воздействия (Иммунал, Магне B6);
- витаминные комплексы (АлфаВит, Элевит).
- препараты, содержащие белок в большом количестве.
Общими принципами лечения для всех типов нефропатии является соблюдение постельного режима, диетическое питание, прием лекарств и витаминов E, A и B6.
В случае неуспешной терапии пациенту назначается операция по пересадке почки. При необходимости назначают гемодиализ (внепочечное очищение крови от токсинов).
Осложнения
Нефропатия является осложнением предшествующих ей заболеваний, но наличие такой патологии может привести к куда более опасным состояниям. Нефропатия требует немедленного лечения и устранения её причины.
Речь идет о почечной недостаточности, при которой все функции почек нарушены. В связи с этим нарушается водно-электролитный и азотистый баланс (в норме количество поглощенного азота органом = количеству выделенного азота). Нехватка жидкости или ее переизбыток при нарушенном водно-электролитном балансе и отсутствие жизненно необходимых электролитов (кальций, магний, калий, натрий) приводит к тромбозам, западению глаз, отекам органов, асциту (брюшная водянка), проблемам с сердцем, психическим расстройствам и другим патологиям. Почечная недостаточность может стать причиной смерти.
Присоединение инфекции грозит возникновением хронических заболеваний – пиелонефрита и цистита (воспалительный процесс в мочевом пузыре).
Нефропатия может спровоцировать мочекаменную болезнь, анемию (малокровие) и аритмию (нарушенный ритм сердца и неправильное сердцебиение).
Самым большим и «финальным» осложнением пораженных почек является смерть.
Прогноз
Прогноз нефропатии является относительно благоприятным, при условии, что заболевание обнаружено на ранней стадии и назначено лечение, в ином случае состояние оценивается как плохое.
Нельзя игнорировать терапию и пускать нефропатию на самотек, это обернется воспалением почек (пиелонефритом), а в худшем случае летальным исходом. Нефропатия лечится, если вовремя обратить внимание на тревожные симптомы и обратиться к врачу (нефрологу или урологу).
Профилактика
Чтобы уберечь почки от поражения, предотвратить нефропатию и сохранить нормальные функции органов необходимо придерживаться простых рекомендаций:
- Контролировать уровень сахара в крови.
- Постараться ограничивать употребление пищи, обогащенной белком (мясо, яйца, рыба).
- Ограничивать употребление соли, т.к. почки ее «не любят». Есть можно не больше 3 грамм соли в день.
- Ежегодно сдавать анализы мочи и крови, чтобы отследить момент начала заболевания.
- Употребление жидкости в достаточном количестве. Количество необходимой воды зависит от возраста, пола, физической деятельности человека и погодных условий (в жару нужно восполнять потери жидкости, выпивая больше). Ученые считают, что пить нужно не меньше, чем 1,5 л чистой воды в день, но параметры для каждого индивидуальны.
- Следует вылечить имеющиеся заболевания. Токсины, которые постоянно поступают в кровь из не долеченного кариеса или воспаленных миндалин проходят через почки, чем сильно их нагружают.
- Немаловажным будет отказ от курения, потому что это тоже токсины.
- Необходимо поддерживать в норме артериальное давление.
- Нельзя допускать переохлаждения почек.
- Полезной для почек будет сауна, т.к. область поясницы хорошо прогревается, а пот выделяется вместе с лишними токсинами.
- Нужно воздерживаться от тяжелой физической нагрузки.
- Обязательно поддерживать активный образ жизни.
- Полезными продуктами будут те, которые содержат в малом количестве кальций и витамин C (арбуз, виноград, тыква, зелень, огурцы, яблоки, капуста).
- Не злоупотреблять алкоголем.
- Лечить имеющиеся запоры. Это одна из причин интоксикации организма продуктами распада, поэтому нужно пить больше воды, чтобы вывести вредные шлаки.
- Обязательно нужно опорожнять мочевой пузырь вовремя, так как длительное сдерживание мочеиспускания ведет к ослаблению мышц мочевого пузыря, а это повышает риск инфекций и появления камней в почках.
Видео
Нефропатия – это заболевание почек, которое слабо проявляется на ранних стадиях, поэтому при первых симптомах необходимо обратиться к врачу для диагностики и адекватного лечения.


